
骨粗鬆症

骨粗鬆症
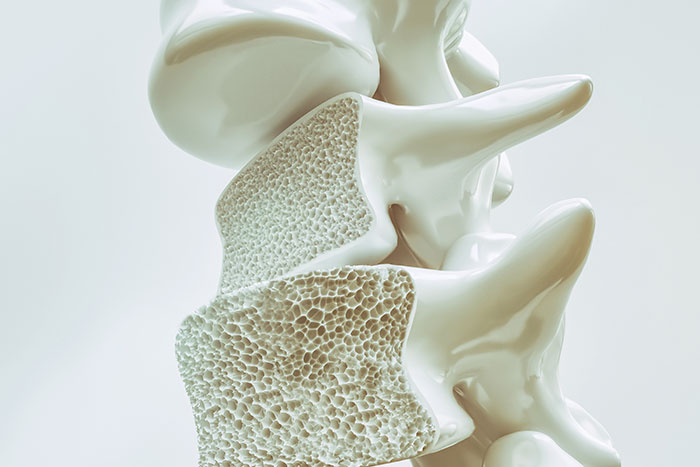
骨密度は50歳ごろから低下し始めます。高齢者の骨折は寝たきりの原因となるため、骨折予防が非常に重要です。
当院では骨密度測定器による腰椎、大腿骨骨密度の測定が可能です。定期的に骨密度を測定することで治療効果の判定にもなります。また骨代謝マーカーの測定も行い、一人ひとりに最適な骨粗鬆症治療を行います。
骨は一度形作られるとそのままのように思われがちですが、古くなった骨を破骨細胞が壊しながら、骨芽細胞が新しい骨となる骨細胞へと分化していくという骨代謝を毎日繰り返しています。つまり、骨は生きているのです。
この骨代謝が正常に行われ、骨が壊される働き(骨破壊)と骨が作られる働き(骨形成)のバランスが取れている間は問題ないのですが、加齢などに伴う骨形成能力の低下やエストロゲンなどのホルモンの分泌低下などに伴う骨破壊抑制が増加したりすると、だんだんと骨はもろくなります。
骨に含まれるカルシウムやマグネシウムなどのミネラル量は、20〜30歳頃の若年期をピークに、歳を重ねるとともに減少していきます。
加齢を含めた様々な原因により鬆(す)が入ったように骨がスカスカになり、もろくなって(骨密度の低下)骨折リスクが高くなってしまう状態を骨粗鬆症といいます。普段は痛みなどの自覚症状がなく、気付きにくいのが特徴です。
骨粗鬆症となるとちょっとした転倒などの軽い外傷で、背骨の骨折(椎体骨折)、肩の骨折(上腕骨頚部骨折)、手首の骨折(橈骨遠異端骨折)、脚の付け根の骨折(大腿骨頚部骨折、転子部骨折)などの骨折を引き起こしがちになり、日常生活の障害が生じます。
また、骨粗鬆症の程度が強くなると外傷がなく日常生活内動作でも知らない間に痛みなどなく骨折が生じることもあります。
骨粗鬆症は、高齢の女性を中心に、年々増加の一途をたどっています。骨粗鬆症は、女性ホルモン(エストロゲン)の分泌が低下する更年期以降に特に多くみられます。エストロゲンには、骨の新陳代謝に際して骨吸収を緩やかにし、骨からカルシウムが溶け出すのを抑制する働きがあります。
女性が閉経し、このエストロゲンの分泌量が減少してくると骨吸収のスピードが速まるため、骨形成が追いつかずに骨がもろくなってしまいます。そのため、閉経を迎える50歳前後から骨量は急激に減少し始めます。50歳になる前に一度は骨粗鬆症の精密検査を受けるようお勧めします。
一方では、偏食や極端なダイエット、喫煙や過度の飲酒なども骨粗鬆症の原因と考えられており、最近は高齢の女性だけでなく、若い女性の骨粗鬆症も問題視されています。
骨密度の測定、X線検査、血液・尿検査などを行い、骨粗鬆症の診断をします。
骨の強さを測定する際の重要な尺度の1つに「骨密度」があります。
当院では骨密度測定装置(DEXA)を導入し、この検査機器による骨密度の測定(DEXA法)を行っております。定期的な検査をお勧めいたします。
主に背骨(胸椎や腰椎)のX線写真を撮り、骨折や変形が無いか、また「骨粗鬆症」の有無(骨に鬆(す)が入ったようにスカスカになっていないか)を確認します。骨粗鬆症と他の疾患とを判別するのに必要な検査です。
骨代謝マーカーを調べることにより、骨の新陳代謝の速度が分かります。
骨吸収を示す骨代謝マーカーの高い人では骨密度の低下速度が速いため、骨密度の値にかかわらず骨折の危険性が高くなっています。
骨粗鬆症の原因のうち、年齢や性別、遺伝的な体質などは変えることができません。しかし、変えることのできる要素、つまり食生活や運動などの生活習慣を見直すことにより予防と改善が可能です。
骨粗鬆症の治療や予防に必要な栄養素は、骨の主成分であるカルシウムやタンパク質、および骨のリモデリングに必要なビタミンD、Kなどです。カルシウムは食品として700〜800mg/日、ビタミンDは400〜800IU/日、ビタミンKは250〜300μg/日を摂取することが推奨されています。
これらの栄養素を積極的に取りながら、しかもバランスの良い食生活を送ることが大切です。
骨粗鬆症の人が避けるべき食品は特にありませんが、リンやカフェイン、アルコールなどの摂り過ぎには注意しましょう。過ぎた量のアルコールは、カルシウムの吸収を妨げたり、尿からカルシウムの排泄量を増やしたりします。カフェインもまた、カルシウムの排泄を促します。リンを摂り過ぎると、血液中のカルシウムトリンのバランスを保とうとして骨の中のカルシウムが血液中に放出されてしまい、骨密度の減少を招きます。
骨は運動をして負荷をかけることで増え、より丈夫になります。さらに、筋肉を鍛えることで体をしっかり支えられるようになったり、バランス感覚がよくなったりし、ふらつきが少なくなって転倒防止にもつながるため、運動療法は骨粗鬆症の治療には欠かせません。
骨量を増やすには、ウォーキングやジョギング、エアロビクスなどの中程度の強度の運動が効果的で、激しい運動をする必要はありません。散歩などを、可能なら毎日、あるいは週に数回でも有効ですので、とにかく長く続けてください。運動量を少しでも増やそうとする心がけが大切です。
骨粗鬆症が進んだケースでは、食事療法や運動療法に併せて薬物療法を開始します。
現在使われている薬には、骨の吸収を抑える「骨吸収抑制剤」、骨の形成(新しい骨を作る)を助ける「骨形成促進剤」、骨の栄養素である各種ビタミン(D、K)剤などがあります。
どんな薬を選び、いつから治療を開始するかについては、個々の患者様の年齢や症状の進み具合などを考え合わせながら医師が判断します。使用する薬の中には顎の骨の破壊(顎骨壊死)といった副作用を引き起こすものもありますので、他院での治療歴(特に歯科)や処方薬を必ずお知らせください。
現在、治療に用いられている薬には、主に以下のようなものがあります。
骨吸収を抑制することによって骨形成を促し、骨密度を増やします。ビスフォスフォネートは腸で吸収され、骨に届きます。そして破骨細胞に作用し、過剰な骨吸収を抑制するのです。骨吸収が緩やかになると、骨形成が追いついて、密度の高い骨が出来上がります。
骨に対しては女性ホルモンのエストロゲンに似た作用があり、骨密度を増加させますが、骨以外の臓器(乳房や子宮など)には影響を与えません。
破骨細胞に働きかけ骨破壊を抑制して治療を行います。この薬の特徴は、6ヶ月に1回の皮下注射である点です。
骨形成を促進して骨量を増やして骨粗鬆症の治療を行います。
専用キットを用いて自己注射する薬と、医療機関で定期的に注射する薬があります。自己注射に関しては当院でしっかりと指導させて頂きます。
イベニティはスクレロスチンという物質のはたらきを抑えることで、骨密度を増やし、骨折を起こしにくくするお薬です。骨をつくるはたらき(骨形成)を促進するとともに、骨を壊すはたらき(骨吸収)を抑制する2つの作用を併せもちます。注射することで効果を発揮するお薬です。
カルシウムの腸管からの吸収を増やす働きがあります。また、骨形成と骨吸収のバランスも調整します。
ビタミンK2は骨芽細胞に作用することで骨形成を促し、同時に骨吸収を抑制することで、骨代謝のバランスを整え骨の質を改善します。骨折を減らす効果が認められています。